- 首页 > 正文
深三院结核之窗丨孕妇结核病的临床特征和妊娠结局:一项回顾性队列研究
感染医线 发表时间:2025/3/29 20:54:07
编者按:结核病作为全球重大公共卫生问题,对孕妇群体的威胁尤为突出。孕期免疫系统的复杂变化使结核病感染风险升高,且临床表现不典型,易导致诊断延误,增加母婴并发症及死亡风险。本期“结核之窗”栏目中,卢水华教授团队将分享一项回顾性队列研究,该研究系统分析了孕妇结核病的临床特征及妊娠结局,为优化妊娠期结核病诊疗策略提供了重要依据。
研究简介
一、研究背景
孕期活动性结核病对母亲和婴儿都构成重大风险。一项研究显示,与未患活动性结核病的孕妇相比,患活动性结核病的孕妇产前入院和流产的几率高出9倍。此外,患有活动性结核病的母亲所生的婴儿围产期死亡风险增加了4倍,突出了孕期结核病后果的严重性。
最近的研究表明,孕妇患结核病的风险增加,包括母亲住院和死亡的风险增加以及不良妊娠结局,这主要归因于母亲免疫系统的复杂变化。孕期结核病的表现与普通人群不同,导致结局更差。然而,这些差异尚未得到全面描述。
本研究旨在描述孕期结核病患者的人口统计学特征、临床特征和短期结局,并与普通结核病患者进行比较。
二、研究方法
2.1研究人群和数据收集
本回顾性队列研究纳入了2011年至2022年期间在华西医院住院的孕期或产后6个月(180天)内被诊断为活动性结核病的患者。根据世界卫生组织(WHO)制定的《国际疾病分类第十版》(ICD-10)标准,从电子病历(EMR)中检索结核病患者的数据。活动性结核病病例包括细菌学确诊和临床诊断的病例。临床诊断病例由结核病专家或呼吸科医生根据病史、临床体征和症状以及提示结核病的影像学变化综合判断。
排除标准如下:(1)孕前诊断为活动性结核病;(2)通过体外受精-胚胎移植受孕;(3)临床记录不完整。由于有证据表明,对于孕期患有结核病的患者,体外受精-胚胎移植可能会给母亲带来严重问题,并导致不良的围产期结局,因此不考虑此类妊娠。如果患者多次入院,仅纳入首次入院的数据。经过人工筛选后,其余患者纳入研究组(妊娠组)。每个病例根据年龄、性别和入院年份与两名非妊娠/非产后结核病患者(非妊娠组)进行匹配。
研究人员从病历中提取了本研究的数据,包括人口统计学信息(如年龄、性别和种族)、症状、合并症、实验室检查结果、影像学表现、诊断和结局。
对于出院时围产期状况仍未知的患者,于2023年1月通过电话进行随访并获得知情同意。
2.2定义
结核病的易感因素包括:家庭接触暴露、人类免疫缺陷病毒(HIV)感染、糖尿病、慢性肾衰竭/血液透析、矽肺、胃切除术、空肠回肠旁路手术、血液系统恶性肿瘤、头颈部癌、饮酒以及使用皮质类固醇治疗(泼尼松或等效药物,剂量>15 mg/天,持续≥1个月)。
妊娠分为三个阶段:早期妊娠(第1-13周)、中期妊娠(第14-27周)和晚期妊娠(第28周直至分娩)。
典型的粟粒性结核病是指结核分枝杆菌(MTB)通过淋巴和血液系统急性播散,形成大小和外观类似小米粒的小结节(遍布所有肺野的多个1~3 mm边界清晰的结节)。
肺结核(PTB)和肺外结核(EPTB)的定义基于WHO指南。
严重结核病定义为导致母亲死亡或入住重症监护病房(ICU)。
2.3临床结局
本研究的主要结局是母亲死亡率。次要结局包括严重结核病和围产期结局。对于出院时围产期状况仍未知的患者,于2023年1月通过电话进行随访。
三、结果
3.1 研究人群
2011年至2022年,根据电子病历中的ICD-10编码进行筛选,共确定了51 669例住院结核病患者。其中,123例活动性结核病患者被选入研究组(妊娠组),246例患者被匹配为对照组(非妊娠组)。
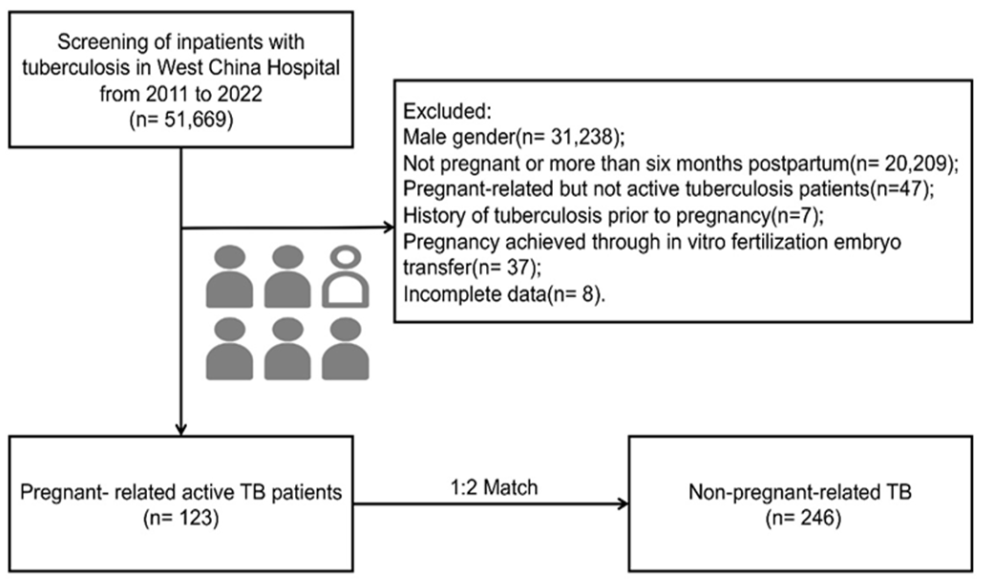
△研究流程图
3.2 基线特征和症状
基线特征方面,研究中的所有参与者均为女性,妊娠组的平均年龄为26.63岁,非妊娠组为26.69岁,差异无统计学意义(P=0.916)。两组均以汉族为主,两组之间无显著差异(P=0.572)。值得注意的是,家庭接触暴露和并发症,特别是结核病的易感因素,两组之间无统计学差异,表明具有可比性(表1)。
在症状方面,妊娠组和非妊娠组之间出现了一些值得注意的差异。其中,自然妊娠组发热、呼吸困难和神经系统症状的频率较高,而非妊娠组全身症状更为普遍。发热是妊娠组的主要临床表现,占总病例的71%。进一步分层分析显示,高热(最高体温>38.5℃)病例占总病例的54.5%。另一方面,全身症状在非妊娠组中最常出现(表1)。
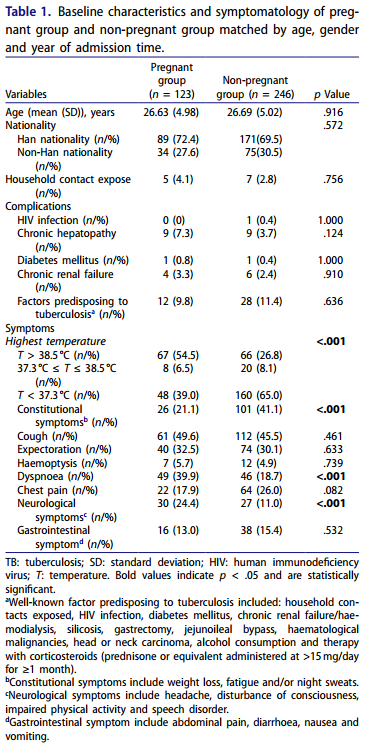
△两组的基线特征和症状
3.3 影像学和实验室检查结果
由于担心孕期辐射暴露,妊娠组中有一部分患者拒绝接受相关检查。该组中只有86.2%的患者接受了胸部影像学检查,而非妊娠组的胸部影像学检查完成率更高,为96.7%,两组之间存在显著差异(P<0.001)。在完成胸部影像学检查的人群中,妊娠组和非妊娠组在肺部受累方面存在显著差异。妊娠组肺部受累程度更大,典型粟粒性结核病和胸腔积液的患病率高于非妊娠组。然而,妊娠结核病患者组中空洞的检出频率较低(表2)。在结核病辅助诊断免疫学检测方面,包括结核干扰素-γ释放试验(TB-IGRA)、结核菌素皮肤试验(TST)和结核抗体,妊娠组和非妊娠组均显示TB-IGRA敏感性最高,其次是TST,而结核抗体敏感性最低(表2)。
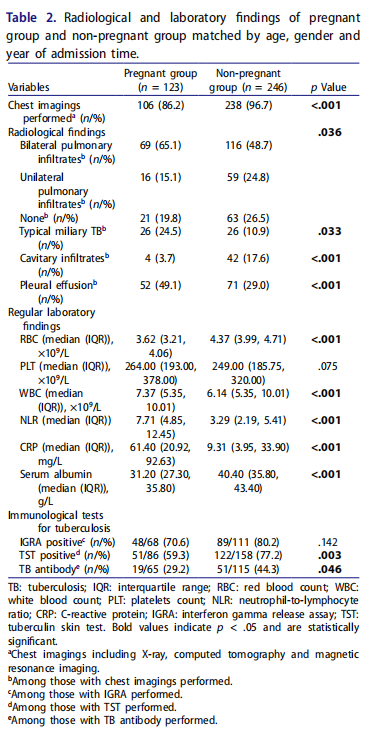
△两组的放射学和实验室检查结果按年龄、性别和入院时间年份进行匹配
3.4诊断
妊娠组和非妊娠组的结核病分布显示,肺结核的比例相似,分别为82.9%和77.6%,差异无统计学意义(P=0.237)。然而,在考虑肺外结核时,出现了明显差异。非妊娠组中淋巴结核最为常见,而妊娠组中结核性胸膜炎和结核性脑膜炎占主导地位(图1A)。在本项研究中,与非妊娠组相比,妊娠组从症状出现到诊断的中位时间更短。尽管两组在侵入性诊断程序的使用上没有统计学差异,但值得注意的是,妊娠组的细菌学确诊率仍低于非妊娠组(补充表S1)。在妊娠组中,48.8%的患者在妊娠中期出现了结核病相关的临床症状,如图1(B)中提供的详细分布所示。
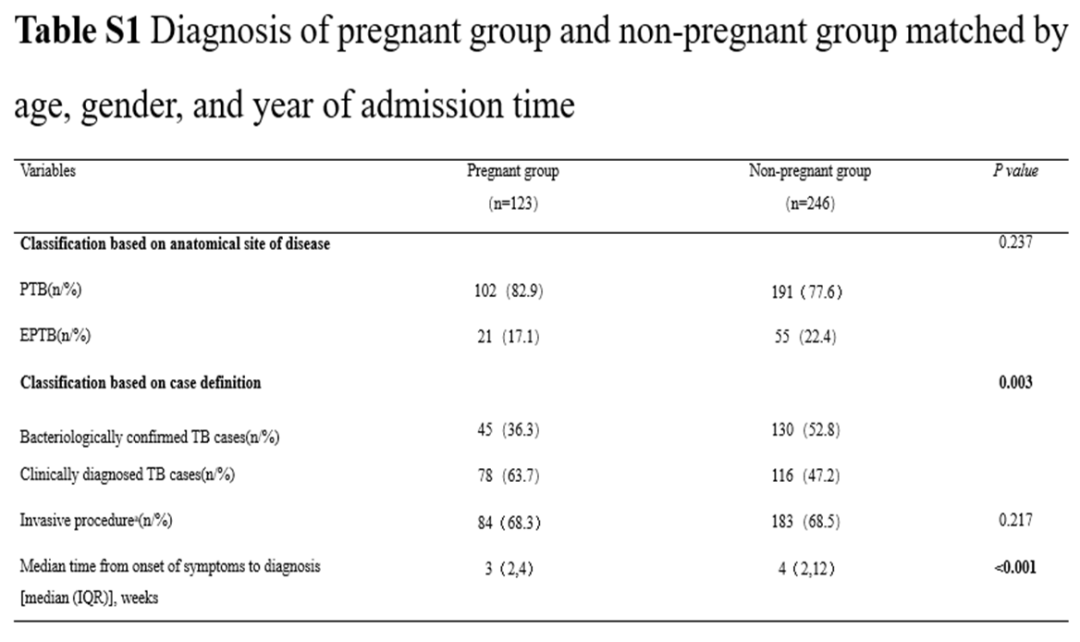
△两组按年龄、性别和入院时间年份匹配的的诊断结果
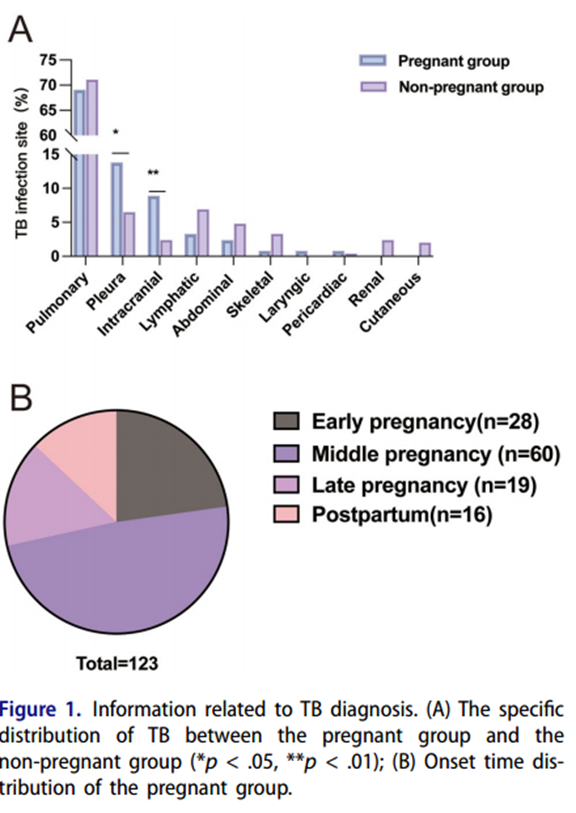
△结核病诊断相关信息:(A)妊娠组与非妊娠组结核病的具体分布(*P<0.05,**P<0.01);(B)妊娠组的发病时间分布。
3.5结局
在妊娠组中,孕妇入住ICU的比例为16.3%,与非妊娠组的0.8%相比有了显著提高。此外,妊娠组的结核病相关死亡率为3.3%,而非妊娠组未报告死亡病例。
在妊娠组中,围产期结局引起了人们的极大关注,特别是由于34.1%的自然流产率明显升高。孕龄分布检查显示,18例流产发生在妊娠早期,占该阶段总数的64.3%。在怀孕中期,观察到23例流产,占该阶段总数的38.3%。妊娠晚期有一次流产,占本妊娠期总流产次数的5.3%。妊娠早期的结核病对胎儿有很大的不利影响。人工流产占总病例的23.6%。此外,早产率为4.1%,正常分娩率为38.2%。在29例选择人工流产的病例中,24人(占总数的19.5%)因担心结核病或药物副作用对胎儿的潜在影响而做出了这一决定。由于不可避免的流产,只有5人选择了人工流产。这些发现强调了,妊娠期结核病背景下复杂而具有挑战性的围产期结局(表3)。

△两组按年龄、性别和入院时间年份的结局
3.6重症妊娠组的危险因素
在研究参与者中,有20人被归类为严重结核病,103人被归类为非严重结核病。利用单变量逻辑回归分析,研究人员检查了潜在的危险因素,并确定了与血红蛋白水平、白细胞计数和影像学上典型粟粒性结核病的统计学显著相关性(P<0.05)。随后,这三个变量被纳入多元逻辑回归分析。在这项分析中,只有影像学上典型粟粒性结核病的存在仍然是严重妊娠组的一个独立危险因素(OR 3.6,95%CI:1.15~11.34)(表4)。
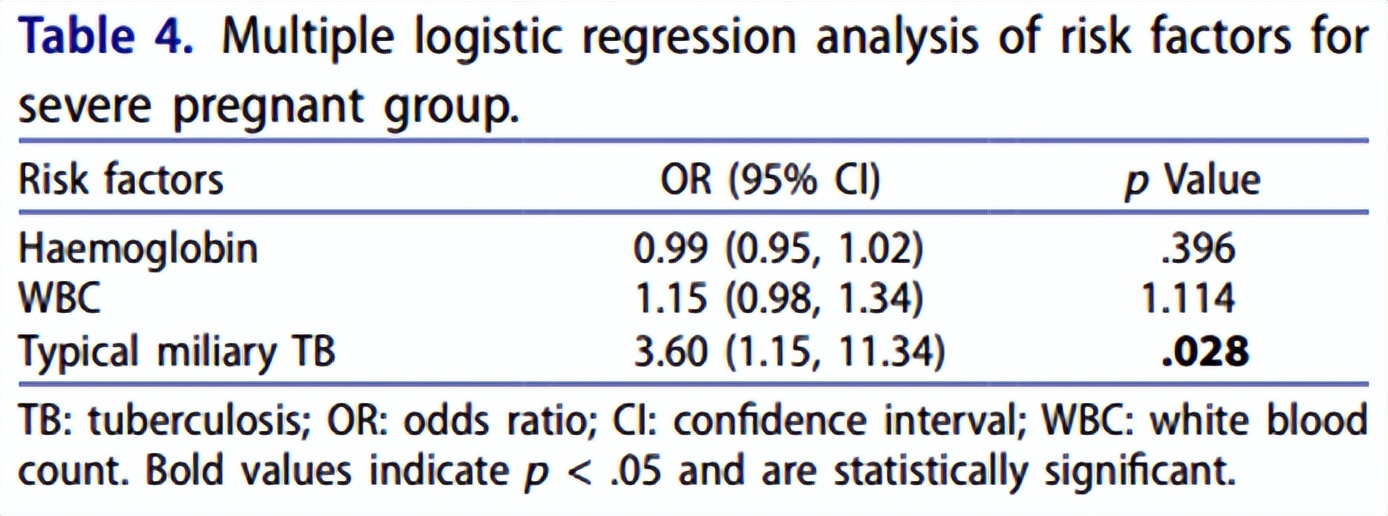
△严重妊娠组危险因素的多元logistic回归分析
四、结论
总之,与妊娠相关的结核病患者表现出比普通人群更严重的症状和更差的预后。妊娠合并活动性结核病对母亲和胎儿危害极大,必须优先考虑并加强这一独特人群的筛查和预防工作,以尽量减少对母婴健康的影响。
研究点评
在世界范围内,结核病是导致妇女死亡的首要传染病,每年可造成100多万名妇女死亡,活动性结核病也是孕产妇死亡的主要疾病。据统计,2014年全世界约有50万妇女死于结核病。早年文献报道我国孕妇结核病发病率为2%~7%,近年有报道为5.77%。
妊娠并发结核病的临床症状多表现为发热、咳嗽、气短等。与正常人相比,妊娠合并结核病孕妇围产期死亡风险明显增加,多并发血行播散型肺结核和中枢系统结核,病情危重。
妊娠合并结核病症状不典型,病原学检查检出率低,因对X线、CT的错误认知而主观回避检查,医务人员缺乏对结核病的警惕性等多种因素,导致对妊娠合并结核病患者的诊疗延迟,往往是造成母婴预后不良的主要原因。经过早期及时给予抗结核治疗的孕妇,多数预后良好。母体和胎儿约在4周时建立血液循环,此时结核分枝杆菌可通过母体血行进入胎儿血液系统使胎儿罹患先天性结核病;或者污染羊水引起绒毛膜羊膜炎,导致胎儿缺血缺氧、发育迟缓、流产、早产,甚至围产儿死亡。
改善妊娠合并结核病患者预后的关键在于早诊断早治疗,但大众甚至医务人员对一些影像学检查如X线、CT等对胎儿安全性的影响存在顾虑是造成诊断延误的一大重要原因。美国妇产科医师协会2017版《妊娠及哺乳期影像诊断指南》认为,暴露在X线、CT扫描和核医学技术中的射线量远远低于导致胎儿受伤害的剂量,如果存在明确的检查指征,无需刻意回避,但应仔细评估其风险/效益比。故出于检查的特异度、灵敏度及安全性考虑,推荐IGRA及肺CT用作高风险人群妊娠后结核病的筛查。
总之,医务人员需对妊娠期结核病提高警惕,做到早识别、早发现、早诊断、早治疗,可极大改善孕妇及婴儿的结局。
▌参考文献:
Wen J, He JQ. Clinical characteristics and pregnancy outcomes in pregnant women with TB: a retrospective cohort study. Ann Med. 2024;56(1):2401108. doi:10.1080/07853890.2024.2401108

更多精彩内容,请扫码订阅“深三院结核之窗”专栏

卢水华 教授
教授,主任医师,二级教授,博士生导师
国家感染性疾病临床医学研究中心副主任,深圳市第三人民医院肺病医学部主任

庞开华
呼吸病学硕士研究生,深圳市第三人民医院肺四科主治医师
一直从事结核病临床工作,关注结核病的诊治和临床研究。
来源:《感染医线》
声 明
凡署名原创的文章版权属《感染医线》所有,欢迎分享、转载(开白可后台留言)。本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
